潰瘍性大腸炎の診断はどのように行うの?
血液や便の検査、大腸内視鏡検査などを経て診断 1)2)
粘血便(粘液と血液が混ざった便)などの症状により潰瘍性大腸炎が疑われた場合、まず医師による問診を行い、その後、身体診察、便・血液の検査、大腸内視鏡検査などを経て、総合的に診断を行います。大腸内視鏡検査では大腸の粘膜に典型的な病変がないか、便・血液の検査では細菌感染による大腸炎など、他の病気による炎症がないかを確認します。
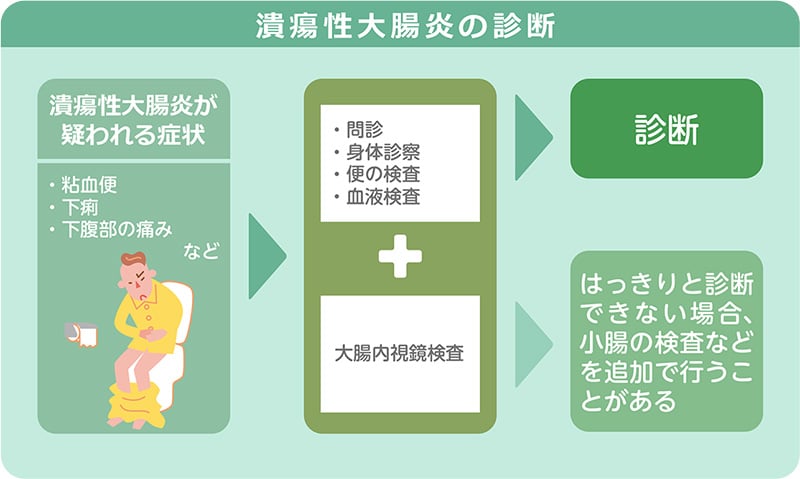
それぞれの検査についてもっと知りたい
潰瘍性大腸炎で行われる検査は? をご参照ください。
潰瘍性大腸炎で行われる検査は?
大腸内視鏡検査を中心として、血液や便の検査、レントゲン検査など
潰瘍性大腸炎では、診断時だけでなく、治療を始めてからも、さまざまな検査が行われます。問診や身体診察、以下のような検査の結果を組み合わせて、患者さんの病態を把握します。
血液検査3)
血液検査では、炎症の程度や貧血の有無、栄養状態を把握します。治療開始後には、使用している薬の副作用がないかどうかも確認します。
主な血液検査の項目
| 知りたいこと | 血液検査の項目 | |
|---|---|---|
| 炎症の程度 |
| |
| 貧血の有無 |
| |
| 栄養状態 |
| |
| 副作用や全身状態 | 肝臓の機能 | AST、ALT、ALP、γ-GTP、LDH |
| 腎臓の機能 | 尿素窒素(BUN)、クレアチニン(Cr) | |
| 膵臓の機能 | アミラーゼ(Amy)、リパーゼ | |
尿検査3)
尿検査は、尿比重という項目で脱水※の有無を把握することで、病勢(病気の勢いの強さ)を評価するのに役立ちます。また、感染症や腸管合併症、腸管外合併症、使用している薬の副作用の評価にも有用です。
※脱水は、潰瘍性大腸炎が重症になるにつれて現れる症状の一つです。
便検査3)
便検査には、便潜血反応と便培養検査の2種類があります。
- 1. 便潜血反応:便の中に血液が混じっているかどうかを調べる検査です。
- 2. 便培養検査:便を検査して、細菌や寄生虫の感染の有無を明らかにします。診断時には、「細菌や寄生虫の感染による大腸炎」と「潰瘍性大腸炎」を区別するために必ず行います。また潰瘍性大腸炎が悪化したり、一旦良くなったのに再び症状が現れたりしたとき(再燃時)も、感染による腸炎を疑って便培養検査を行うことがあります。
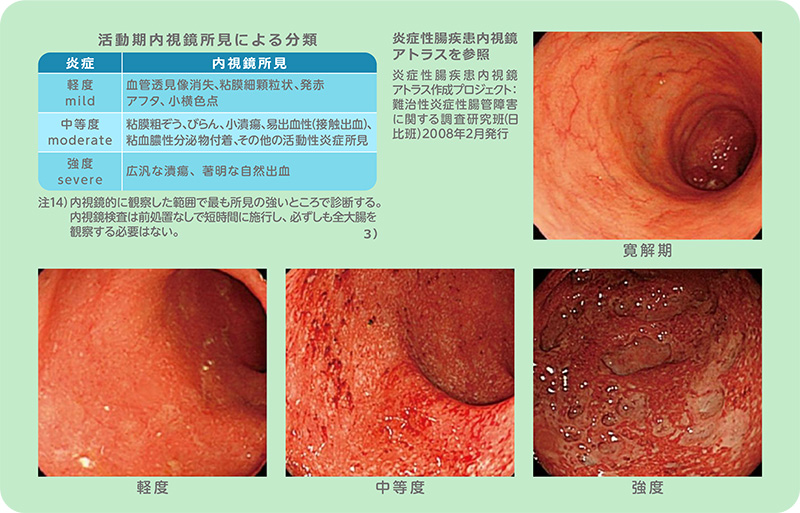
大腸内視鏡検査4)
大腸内視鏡検査は、潰瘍性大腸炎で行われる検査の中で中心となるものです。必要に応じて鎮静剤や鎮痛剤を使用しながら、肛門から内視鏡を挿入して大腸の中を観察します。大腸の粘膜の様子をみることで、病変の範囲や炎症の程度を評価することができます。他にも、発症から長期間経つとリスクが高くなる大腸がんの早期発見や、他の腸の病気と潰瘍性大腸炎の区別など、大腸内視鏡検査はさまざまな目的で実施されます。

病理検査5)
病理検査では、内視鏡検査や手術の際に採取した組織を顕微鏡で詳しく観察し、潰瘍性大腸炎に特徴的な所見があるか確認します。潰瘍性大腸炎の診断時には、病理検査で得られた所見を他の検査や問診、身体診察の結果と組み合わせて判断します。
レントゲン(X線)検査6)
腸の穿孔(穴が開いていること)や閉塞など、潰瘍性大腸炎の腸管合併症を見つけるのに有用です。肺など呼吸器に病気がないか調べるために、胸部のレントゲン検査が行われることもあります。
注腸レントゲン(X線)検査7)
肛門に挿入したチューブから造影剤(バリウム)を注入して行うレントゲン検査です。病変の範囲や腸の変形などを把握することができます。
その他の検査8)
その他、必要に応じてCT(computed tomography)やMRI(magnetic resonance imaging)、超音波検査などが行われます。

